調剤薬局で活躍する薬剤師の思考術
おじさん薬剤師でございます。
調剤薬局で勤務するようになって数十年、過去のさまざまな失敗から、おじさん薬剤師が調剤薬局でうまく?立ち回るために日々考えている事、継続して実践していることを文章にまとめてみました。3万6000文字を超える内容となっておりますので、お時間のある時にお読みいただければ幸いです。
新人薬剤師さん、これから調剤薬局への転職を希望されている薬剤師さん、薬局長やエリアマネージャーなどの管理職をされていて後進の育成をお考えの薬剤師さん、ギクシャクした環境で働かれている薬剤師さん、お悩みを抱えながら働かれている薬剤師さん、なかなか店舗の歯車として活躍できない薬剤師さんなどなど、おじさん薬剤師の失敗談・立ち回り術・勉強方法が皆様のお力になれれば幸いです。
「三方よし(さんぽうよし)」の考え方
江戸時代中期の近江商人の考え方に「三方よし:買い手よし、売り手よし、世間よし」という言葉があります。売り手と買い手がともに満足し、さらに社会貢献もできるのが良い商い(あきない)であるという心得を意味しています。
私は調剤薬局勤務で心に抱いていることは
「三方よし:患者様よし、病院よし、薬局よし」
という気持ちを忘れないぞ!
ということです。
患者様にとって病院や薬局は「できれば行きたくない場所」です。しかし、自分や家族の体調を改善させるために、「仕方がないので行くかぁ・・・支払い高いなぁ・・・」といったいわゆる「マイナス思考の場所」だと考えています。
調剤薬局は「長い待ち時間を終えて病院での治療を終え、病院代を支払った患者様」が薬をもらいに足を運ぶ場所です。疲れ切った患者様も多くいらっしゃるでしょう。そのような患者様に対して、
「こんにちは。処方箋をお預かりします。お薬手帳をお持ちですか?」というフレーズで業務を開始する場所です。ガソリンスタンドやデパートの開店時のように「あかるく・元気な声掛け」を一律に行うことが毎回の正解とは限りません。
1:「患者様よし」「病院よし」の在り方について
健康状態の把握や治療方針については、既に病院にて必要要件は満たされています。
ここで言う「患者様よし」とは、薬局から帰る患者様が「今日は〇〇だったわ(^^)」と笑顔でお帰りいただけるかどうかです。
・とにかく早く帰りたい
・できるだけ薬代を安くしたい
・効く薬を出してほしい
・飲みやすい薬(剤形)で薬をもらいたい
・一包化してほしい
・お薬カレンダーがほしい
・薬が〇日分あまっているから調整してほしい
・ちょっと話を聞いてほしい
などなど患者様の需要は様々かと思います。
「患者様よし」という環境を作るには「患者様への声掛け・観察・状況説明」を心がけること必要と考えます。(具体例は「投薬」項目に記します)
患者様にとって待ち時間は長いものです。自分の薬が現在どの段階まで出来上がっているのか、処方箋内容にエラーは無いのか、最終的に何時になったら帰れるのといった不確実の要素が待ち時間の体感を長くさせる要因です。
薬局が混み合っている場合や、調剤に時間を要する処方内容の場合は、とりわけ患者様への配慮が必要となります。
最善を尽くして患者様へお薬をお渡しし終え、患者様が帰路に就く際に
「次回もこの薬局へ足を運ぼう」と思っていただける環境づくりが、「経営面における薬局よし」の正のスパイラルにつながります。

国が推進している健康サポート薬局や地域連携薬局などは「患者様への関わりをこれまで以上に手厚くした薬局像」というようにも解釈もできます。これら、国が推進している薬局像は、店舗設備や個々の労働力として超えなければならないハードルはいくつもありますが、患者様満足度UP&薬局収益UPというダブルウインの理想形かもしれません。
「病院よし」の在り方に関しては、薬局にて患者様から病院の悪口がでないことです。
・今日は病院が混んでいた
・病院の先生がイライラしていた
・病院の先生が話を聞いてくれなかった
・検査で〇万円もかかった
・出してほしいといった薬を出してくれていない
基本的に病院は「行きたくない場所」ですので、ある程度の不満は致しい方ないのですが、それを声に出す患者様を放っておくことはできません。その声が連鎖すると思うとゾッとします。とかく今はSNSの時代ですので、病院の悪口・不評は広がると、薬局の経営に直で影響します。
「患者様が次回も病院へ足を運ぶ」ことが「病院よし」の原則ですので、薬局内で“病院”の不満を口にする患者様がおられた場合は、病院のフォローを必ず行います。
病院が混んでいたのであれば、「連休明けだった、週明けだった、混む曜日だった、人気の先生が外来にいた」など、なにがしかの理由を伝えて、次回以降に混まない状態となるようお役に立てる情報を提供することができます。
「病院の先生に対する不満」に関しては、ヒトとヒトですので、合う合わないはどうしてもあるわけですが、「ヒトとしての特徴」と「医師としての腕」を分けて患者様へお伝えするようにしています。〇〇先生の勉強会・講演会などの実績を伝えると医師としての人柄はともかく「医師としての腕」について患者様は納得してくれることが多い印象です。
調剤薬局は、病院を受診する患者様がいらっしゃって、初めて経営が成り立ちますので、とにかく「病院よし」となるよう、病院の悪口が聞こえたら、その火消しに走ることを心にとめております。
ここまでが「患者様よし」「病院よし」についてです。「薬局よし」とするための序章と考えております。
それでは、以下に「薬局よし」の環境づくりについて私の心構え・考え方・過去の失敗談から学んだことについて「薬識」「調剤」「監査」「投薬」「薬歴」という5つのカテゴリーに分けて、日常業務の具体例を織り交ぜながら記載いたします。
2:「薬局よし」の在り方について
調剤薬局は“こぢんまり“とした店舗が多く、少人数で毎日同じ顔触れで働く業種であるため、人間関係の構築が良質な職場環境へとつながります。裏を返せば離職率が高くスタッフがコロコロ入れ替わる店舗ではコミュニケーション・情報伝達がうまくいかずにヤキモキ・イライラするケースが起こりえます。スタッフ間のイライラは患者様にも伝わりますので「薬局よし」「患者様よし」の環境づくりには程遠いものとなります。
店舗スタッフ(薬剤師・事務員)との人間関係に関しては
“自分と他者”
“他者と他者”
という関係がありますが、まず取り組むべきは“自分と他者”の関係を良質なものにすることです。人間関係の構築において自分が努力すべきことは
“スタッフからの信頼を勝ち取ること“です。
複数のスタッフがいる中で「〇〇さんに相談しよう」と思ってもらえる人を目指すことです。
ここでのポイントは「自分が考える“私”の力量」と「他者が思っている“私”の力量」をできるだけ合致させることを目指します。
少し表現がしにくい案件ですので補足します。
「自分が考える自己評価が“高い”」にも関わらず「他者が思っている“私”の評価が“低い”人」
(自分は「できる」と思っているが、他者から見ると「そうでもない」と思われている状況)
この状況は、他者からしてみると「あの人(私)はプライドだけ高いのに実力が伴っていない」と思われがちです。はたから見ていて痛々しい感じとなり人間関係の構築が難しいタイプの一つと考えます。
「自分が考える自己評価が“低い”」にも関わらず「他者が思っている“私”の評価が“高い”人」
(自分は「できません」と思っているが、他者から見ると「できるのにねぇ」と思われている状況)
この状況は、他者からしてみると「あの人(私)は実力を出し切っていない(さぼっている)」と思われがちです。「他者からの期待に応えないタイプ」とも表現できるかと思います。この場合、他者から「ズルい人」と思われるケースがあり、人間関係の構築が難しいかと思います。
私の考える理想とイメージとしては「薬剤師が100人いるとして、私は上位〇%くらいかな」と自分で思っていると同時に、他者からも同程度に思われている人物を目指す作業となります。
そのためには行うことは、闇雲にではなく「相応の自助努力を続けること」と私は考えます。「続けること」が大切です。一定の場所に到達して自助努力を怠ると「〇〇までしかわからない人」「努力をやめた人」という印象となります。少しずつでも「自助努力を続けること」が、何よりも大切です。
以下に私が考える「薬剤師として信頼を得るための自助努力」について、
・薬識
・調剤
・監査
・投薬
・薬歴
という5項目にわけて、それぞれ具体的に取り組んでいる事を記していきます。
注)カンサという漢字については「監査or 鑑査」を書き分けることはせず、「監査」で統一して記載することをご理解お願いいたします。
薬識
薬に関する知識をどのように勉強していくか・・・
「何」の「どこ」を「どれだけ深く」見るかについて考えてみます。
私の場合、薬剤師になりたての頃は「薬の効きめ」に目が行きがちでした。
とかく、薬剤師になりたての頃、私は暇があれば「今日の治療薬」を読んでいました。「今日の治療薬」には薬効ごとに、それぞれ薬理作用が書いてあり、“薬の分類“を把握するには最適な書物だと考えています。また医師が「〇〇の治療をする上で使えそうな薬は・・・」と探すうえでも最適な書物だと思います。
しかし、「薬の効きめ」だけで言いますと、調剤薬局で患者様へお渡しする「薬情(薬の説明書き)」におおむね書いてあります。9割の患者様は「薬情」に書いてあることをお伝えすると納得されます。もっと言いますと、初めて飲む薬の効果については、診察時に医師から説明されるので患者様が薬局でわざわざ聞かなくても大丈夫とも言えます。
今の私が考える「調剤薬局勤務の薬剤師が必要な知識」すなわち「薬識」とは
・患者様が死なないこと
・安全に薬の使用をスタートできること
・「飲む意味がある薬」と患者様に理解してもらって、続けていただくこと
という3点です。
~患者様が死なないこと~
併用禁忌・疾患禁忌を見落とさないことです。これにつきます。
正直言いまして、医師・看護師・同僚の薬剤師・患者様から「併用禁忌・疾患禁忌を見落とさない薬剤師」と認知してもらえるのであれば、多少性格に難があったとしても、多少怠け癖があったとしても、“薬剤師としての一定の評価”を得らえれると私は考えます。
店舗に在庫している医薬品500~1500品目について、網羅的に「併用禁忌・疾患禁忌」を把握することは非常に大変な作業であり、例えば知識ゼロの状態から取り組むとなると、考えるだけで「やめよっかなぁ」と思ってしまいます。
以下に私が取り組んできた方法を記します。
・配属されている店舗で使用頻度が多い上位30品目について、添付文書をサラっと見ます。
・覚えることは併用禁忌・疾患禁忌が「ある」か「ない」かだけです。
例えばムコスタ錠100mgの添付文書を確認してみると
「本剤の成分に対し過敏症の既往歴のある患者」
とだけ書かれています。ムコスタ錠100mgは「なし」と覚えます。
次にPL配合顆粒の添付文書を確認してみます。

PL
なんかいっぱい書いてあります。「閉塞隅角緑内障」「前立腺肥大症」「2歳未満の乳幼児」
という文言を確認しますが、覚える気はありません。「あり」とだけ覚えます。
ポイントは「自分ならば全部覚えられる」という自負を持たず、「ある」か「なし」だけに徹して添付文書を確認するだけです。
この作業を、店舗で使用量の多い30品目だけに限定して行います。これだけです。
インターネットで「医療用医薬品の添付文書情報」と検索すれば添付文書が閲覧できるホームページを開くことができます。
使用量の多い上位30品目名をそれぞれ検索窓にいれて調べていきます。
30分もあれば終わるかと思います。
あとは、日常業務中で構いませんので、「ある」と暗記した薬が処方された時に、店舗に配置してある「今日の治療薬」や店舗で使用している「電子薬歴の添付文書情報」をチラッと見てから、併用薬・相互作用チェックを行います。
「ある」としか暗記していませんので、開始当初の時期は「〇〇と△△が併用禁忌」と頭に入っていませんので、同じ薬について何度も「今日の治療薬」や「電子薬歴の添付文書情報」を開いて確認することがあるかもしれませんが、構いません。
使用頻度が多ければ多い薬であるほど、何度も調べることになりますので、そのうち頭に入るはずです。手間を惜しまず「ある」と覚えた薬を何度も調べます。
さて、このようにして使用量が多い30品目については併用禁忌・疾患禁忌対策を行う習慣が、なんとなく身についてきたかなぁとします。
上記のような作業をご提案した私の本質的な狙いをお伝えします。
「添付文書を見直す習慣」
をご自身の習慣として取り入れていただきたいと真に思っているためです。
添付文書の「併用禁忌・疾患禁忌」欄は常に更新されています。
例えば2021年2月にNSAIDS内服薬全般について、「妊娠後期の女性」が禁忌対象として追加されました。
また、2019年には抗コリン薬に関して、緑内障禁忌→「閉塞隅角緑内障禁忌」へ禁忌事項が変更となりました。
このように、添付文書は常に改訂を繰り返していますので、「添付文書を見直す習慣」が「ある」か「ない」かという点が最新の情報を取り入れる手段と私は感じています。
このようにして30品目について併用禁忌・疾患禁忌」が「ある」か「ない」かを身に着けることができれば、その後は少しずつでも構いませんので、その品目数を増やしていく「自助努力を続けていく」ことが「スタッフからの信頼」につながるはずです。
「いやいや、上位30品目くらいなら頭に入っているのよ、そうじゃなくて店舗に在庫している500~1500品目について網羅的に併用禁忌・疾患禁忌を調べる(覚える)方法はないかね?」
とお考えの皆様へ以下をご提案いたします。
インターネットで「医療用医薬品の添付文書情報」と検索して一番上に表示さえるサイトをクリックして以下の画面を表示してください。

tenpu-1
緑矢印部分で示した「その他の検索条件指定」をクリックします。
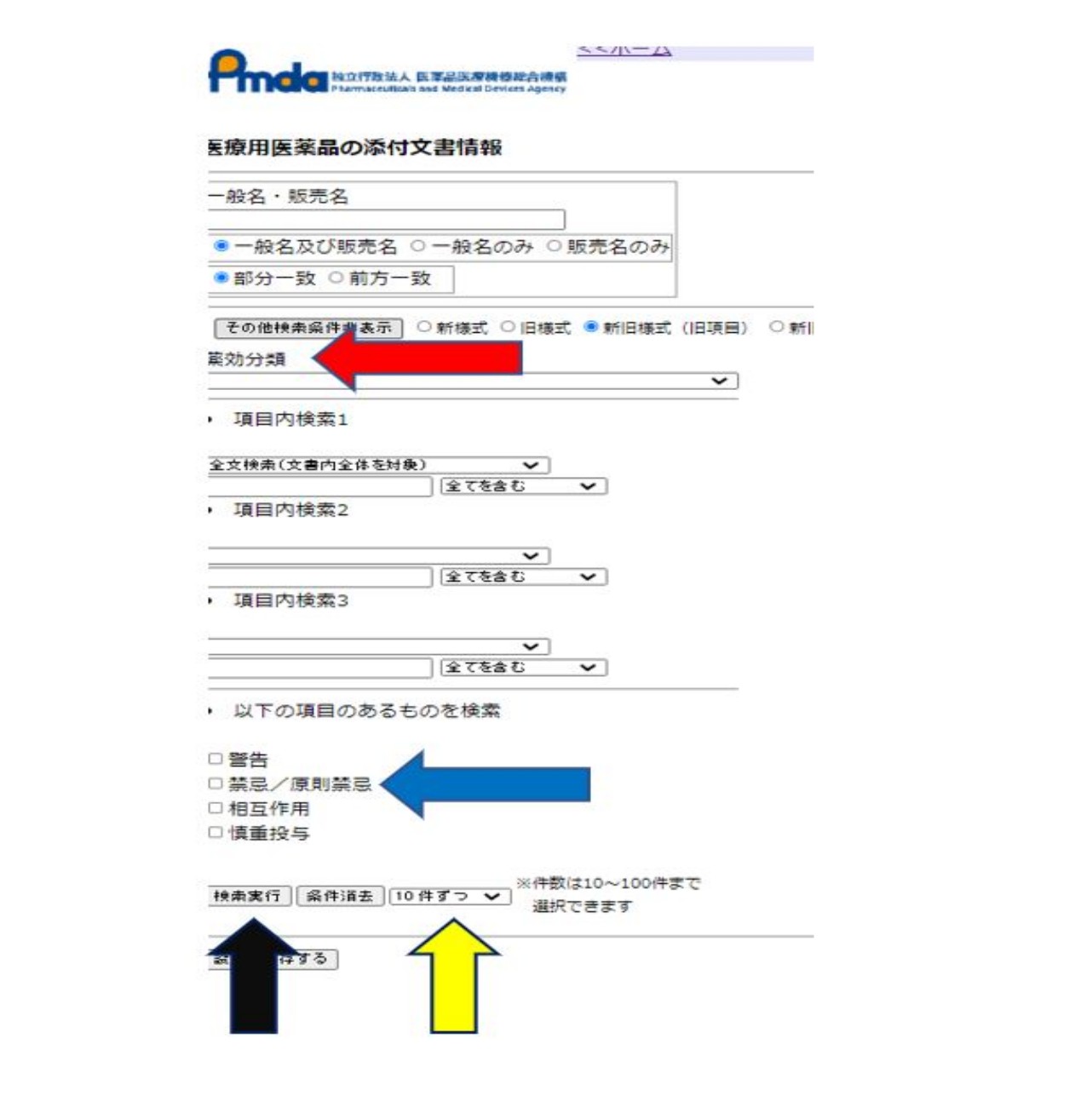
tenpu-2
すると上図のように拡大表示されます。
例えばですが、薬効分類(赤矢印の部分)から
「解熱鎮痛消炎剤」
を選択し、
青矢印の部分から
「禁忌/原則禁忌」
を☑(チェック)して
黄色矢印をクリックして
「10件ずつ」→「100件ずつ」へ変更後に
「検索実行」(黒矢印)をクリックします。
すると以下のように「消炎鎮痛剤」で「禁忌/原則禁忌」がある医薬品が表示されます。

tenpu-3
「271件もある!」と思うかもしれませんが、実際は先発医薬品とジェネリック医薬品のよ
うな同一成分が多数含まれていますので、クリックする意味がある品目数でいうと1/5~1/10程度かと思います。
さらに、実際に医薬品をクリックしてみると
「〇〇に対して過敏症の既往歴のある患者」
しか書かれていないことも多数あります。
この検索方法には「注射薬」もリストアップされますので、調剤薬局勤務の方にとっては、そのあたりも除外できるかと思います。
上記方法を用いますと、薬効分類ごとに、あるいみでは網羅的に「併用禁忌・疾患禁忌」を確認することができるかと考えます。
例えば、門前医院が「消化器内科」であれば、薬効分類を「消化器官用薬」と設定して検索できますし、門前医院が「呼吸器科であれば、薬効分類を「呼吸器科用薬」と設定して検索することで、薬識の幅を増やすことができるのではと考えております。
~安全に薬の使用をスタートできること~
認知症治療薬のアリセプトD錠は1日1回3mgから開始し、1~2週間後に5mgへ増量する薬です。
開始量を守らないで5mgからスタートすると、胃腸障害や精神神経系の副作用が強めに現れてしまって、内服中止→治療ストップとなってしまうことがあります。
有効な治療を長期的に行うためには、薬の飲み始め(初期量)が非常に大切です。
さらに、調剤薬局は保険請求によって収入の7~9割を得ていますので、アリセプトD初回処方において理由もなく5mgでお渡ししてしまった場合は、保険請求の査定を受ける可能性も十分にあります。
そこで、患者様のためにも調剤薬局のためにも初期量が設定されている薬は初期量をしっかり守る意識を用いましょう。
以下に、初期量が設定されている医薬品の網羅的な検索方法を記します。
今回も「医療用医薬品の添付文書情報」サイトを使用します。

tenpu-4
「その他検索条件指定」(緑矢印)をクリックします。

tenpu-5
すると、上の図のように拡大表示されます。
例えばですが、薬効分類(赤矢印の部分)から
「中枢神経系用薬」
を選択し、
「全文検索(文書内全体を対象)」(青矢印の部分)をクリックして「用法及び用量」を選びます。
次に、緑矢印部分に「開始」と入力します。
黄色矢印をクリックして
「10件ずつ」→「100件ずつ」へ変更後に
「検索実行」(黒矢印)をクリックします。

tenpu-6
上図のように入力した後に「検索実行」をクリックします。

tenpu-7
すると、上図のように開始量がある「中枢神経系用薬」が表示されます。「462件!」と表示されていますが、GEや注射薬を含むことにご留意ください。
現実的な話をしますと、開始量がある医薬品は1500品目程度(先発・GE含む)ありまして、医薬品全体で言いますと1/10程度に該当します。そのうち「中枢神経系用薬(認知症治療薬や抗てんかん薬)」で約1/3を占め、「循環器官用薬(降圧剤)」約1/3程度をしめます。
ソラナックス錠やマイスリー錠のように「高齢者」のみに対して「初期量」が設定されている医薬品もあるので、注意が必要となります。
以上の方法により、初期量がある医薬品であることを認識して、初めてお飲みいただく薬を患者様へお渡しすることができれば、安全な医療・継続的な医療のスタートをきることができると私は考えます。
~「飲む意味がある薬」と患者様に理解してもらって、続けていただくこと~
定期薬とて使用している降圧剤や血糖降下剤、鎮痛剤などに関しては飲み忘れなく使用を続けていただいて、症状が悪化していないのであれば、それが理想です。
その過程で、もし患者様から
「〇〇という薬と△△という薬はどちらも血圧の薬だけど違いはなに?」
「□□という薬を飲み続けていいの?飲み続けて大丈夫?」
「☆☆薬は1回飲んだらどれくらい効き目が続くの?」
といった感じで、ご質問をいただくことが時折あります。
「自分が飲んでいる薬を知りたい」という欲求が生じた時が
「飲む意味がある薬」と患者様にご理解いただくチャンスです。
このタイミングは患者様にとっても、薬剤師にとってもチャンスと私は考えています。
患者様にとっては「知りたい欲求を満たす」チャンスですが、薬剤師にとっては「飲む意味がある薬」と患者様にご理解いただくチャンスでもあり、もしかしたらですが「顔や名前を覚えてもらえるチャンス」となるかもしれません。
患者様からご質問をいただいたときに、いかにして「患者様の心が動くような言葉」をお伝えすることができるかがポイントです。
「薬の作用」について質問をしてくれた患者様は、もしかしたら自宅のインターネットで、すでに自分で下調べをしているかもしれません。その上で調剤薬局の薬剤師に「聞いてみよう」と思っている可能性が一定数あることを想定します。
私は、その期待を超える「回答」をしたときに「患者様の心が動く」のではないかと感じています。
以下に私の薬の勉強方法(どこの何を見るか)を記します。
医師や看護師は添付文書を見る。
薬剤師はインタビューフォームの要点を読み込む。
ということで、私はインタビューフォームの必要部分をかいつまみ、インタービューフォームに記載されている文言を「患者様へお届けする言葉に変換」して、自分の頭の引き出しにしまうという作業を行っています。
インタービューフォームのページ数は医薬品ごとに異なりますが、内服薬の場合は、だいたい50~150ページくらいあるかなぁと感じています。
私が必ず読む部分は極一部です。
1:「開発の経緯」
インタビューフォームを開くと、「目次」の次に「開発の経緯/治療学的特性」が記載されています。この「開発の経緯/治療学的特性」は必読です。
「開発の経緯」には、既存薬とは異なる狙いをもって「開発」に製薬会社が製造に挑み、〇という薬理作用をもった医薬品の製造に成功したこと、発売後に適応症が追加になったこと、製品名をマイナーチェンジしたこと、などなど
薬理作用を知るだけでなく、他の薬との違い、メーカーとしてアピールポイントが記されています。
そのため、患者様から「〇〇という薬ってどんな薬?」とご質問をいただいたときに、インタビューフォームの「開発の経緯」を読んでいれば、あとは「患者様へお伝えする言葉」に変換して説明するだけで、十分なお答えができると思います。
もしお時間があれば、店舗での使用頻度が多い(メインで使用されている)医薬品について、1品目でも2品目でもインタビューフォームの「開発の経緯」を一読していただきたいです。「ほほーっ」と感じるポイントがあるかもしれません。
ここでは2つほどインタービューフォームの「開発の経緯/治療学的特性」を要約してみます。
ロキソニン錠
鎮痛・抗炎症・解熱作用は強く、消化管障害作用は弱い鎮痛・抗炎症・解熱剤の開発を目的として開発さた。
ロキソプロフェンNa水和物が消化管障害作用は比較的弱いにもかかわらず、鎮痛・抗炎症作用がつよく、物性的にも安定な化合物であることが明らかとなった。
消化管より速やかに吸収され、すぐに鎮痛・抗炎症・解熱作用を発揮する。
本剤は生体内で活性体に変換された後に作用を示すプロドラッグである。
PL配合顆粒
アスピリンに比し胃障害等の副作用が少ないサリチルアミドをアスピリンに替えて配合した。
フェナセチンの生体内活性代謝物であり,毒性が弱く副作用が少ないといわれるアセトアミノフェンをフェナセチンに替えて配合した。
抗ヒスタミン作用のほか副交感神経抑制作用を有し,しかも鎮痛効果の増強作用があるといわれているプロメタジンメチレンジサリチル酸塩をジフェンヒドラミン塩酸塩,クロルフェニラミンマレイン酸塩に替えて配合した。
といった感じです。どうでしょうか、私はPL配合顆粒の「開発の経緯」を初めて目にしたとき、何気なく手に取っていた“あのPL配合顆粒”の各成分に、「それぞれ明確な選定理由があったとは!」と、心が動いたことを記憶しております。
インタービューフォームには「開発の経緯」に続いて「製品の治療学的・製剤学的特性」が記載されています。
この部分には「薬理作用」「薬物動態」「副作用」などの概要がギュッと詰まって記されているのでサラーっと見ます。
「開発の経緯/治療学的特性」を読み終えると、私の場合は「薬効薬理」まで一気に進みます。
薬効薬理には「図入り」で薬理作用が解説されていることが多く、薬理作用をイメージしやすいので助かるなぁと私は感じています。
(いつのころからかは定かではありませんが、新しい薬のインタビューフォームの薬効薬理欄には薬理作用の図が表記されるようになっているので、助かります)
次いで、「食事の影響」まで進みます。
添付文書では割愛されることが多いのですが、インタビューフォームには必ず「食事の影響」が「ある」か「ない」かが記されています。
インタビューフォームを開いている状態でパソコンのキーボードの「Ctr + F」を押すと「検索窓」が表示されますので、「薬効薬理」「食事の影響」といったワードで検索すると、該当部分をピンポイントで検索することができて便利です。
私がインタビューフォームから得る情報はこの程度です。
しいて言えば、錠剤を粉砕できるか?半錠にしていいか?分包したら何カ月まで大丈夫か?といった安定性試験情報について、必要な時(初めて粉砕・分包・半錠にするときなど)に確認する感じです。
私としては、上記以外の情報に関しては、添付文書を見ればいいかなぁという認識でおります。
薬の効果時間についての調べ方
患者様から「この薬を1回のんだらどれくらい効きめが続くの?」というご質問をいただくことが時折あります。
「〇分後(時間後)に効き目が出始め、△時間続きます」
という具体的な回答を患者様は求めています。
もちろん個人差があることですので、一般的な臨床データ(平均値)でしかお答えできないことはご了承いただいた上で、以下のこと調べて患者様へお答えします。
まずは、ご質問いただいた薬について、定常状態が「ある」か「ない」を判別します。
ここでは例として「ロキソニン錠」「マイスリー錠」「アムロジン錠」の3剤について定常状態が「ある」か「ない」かを確認します。
これ以降の内容につきましてはnoteにて記事を公開しておりますのでご興味を持っていただけましたら以下をご参照ください。
調剤薬局で活躍する薬剤師の思考術
患者さんとのコミュニケーションから自己成長まで

コメント
いつもブログの内容を参考にさせていただいております。
大変有用な情報が多く感謝しております。
少し前に今回の記事の薬剤師の働き方につきまして、〇〇円で冊子を
販売しますという記事を拝見しましたが、まだ購入は可能でしょうか?
それとも今回のブログで全てを公開されていますでしょうか?
今回のブログ以外にも為になる内容が書かれているということでしたら、
是非購入させていただきたいです。
お読みいただきましてありがとうございます。
お恥ずかしい限りなのですが、「○○円で販売しようとした冊子」=「調剤薬局でのおじさん薬剤師の働き方~失敗談・学習方法・注意点など~」という記事でございます。
当初、〇〇円ほどで販売できないものか?と考えたのですが、数日で心変わりして「全てオープン」にしよう!」として現在に至っております。
調剤薬局での立ち回りは常に変化していますので、今後とも何か思いつくことがあれば「追記」という形で記載していければと考えております。
ご連絡いただきましてありがとうございました。