仰向けで寝ている姿勢で血圧を測ってみて、血圧が高い方は注意(2023/12/6)
通常、血圧測定をする際は椅子に座って、だいたい心臓と同じ高さに血圧計のカフを腕に巻いて測定します。今回、仰向けに寝ている姿勢で血圧を測ったらどうなるか?について興味深い報告がありましたので下記します。
一般的に、仰向けで寝ている姿勢で血圧を測る場合、座って計る場合よりも血圧は低くなります。その理由は、座っている場合は重力に対抗するように血液を脳へ(重力と反側)運ばなければならないので、心臓が一生懸命働かなければならないためです。寝ている姿勢であれば、重力に対して垂直方向に頭も足もありますので、その分心臓の負荷が減り血圧が下がることが通例です。
被験者:1万1369人:平均年齢54歳、追跡期間25~28年の調査
高血圧を130/80mmHgと定義して、血圧測定時に、座っている姿勢、仰向けで寝ている姿勢の両方で血圧を測定します。
座っている姿勢で高血圧と判定された人のうち、74%が仰向けで寝ている姿勢でも高血圧に該当しました。
一方で、座っている姿勢で通常血圧だった人のうち、16%が仰向けで寝ている姿勢で高血圧に該当しました。
座っている姿勢でも仰向けで寝ている姿勢でも高血圧だった群は、座っている姿勢でも仰向けで寝ている姿勢でも通常血圧だった群と比較して
冠状動脈性心疾患の発症率が1.6倍、心疾患による死亡リスクは2.18倍、脳卒中のリスクが1.86倍、心不全のリスクが1.83倍、全死亡リスクが1.43倍
とリスクが高い結果が示されました。
さらに、座っている姿勢では通常血圧でありながら、仰向けで寝ている姿勢では高血圧だった群においても、座っている姿勢および寝ている姿勢で高血圧だった群と同様にリスクが高い結果がえら得ました。
筆者らは、座っている姿勢だけでなく、仰向けで寝ている姿勢でも血圧を測定して評価することが、将来のメリットにつながることを示唆しています。
仰向けで寝ている姿勢での血圧は、睡眠中の血圧と同義であり、寝ている時の血圧を下げることに役立つと示唆しています、
「米国心臓協会(AHA)の高血圧科学セッション2023」より
これならできるかも?1日3分24秒の運動で癌の発生率17%低下(2023/8/14)
肥満・糖尿病・食べ過ぎ・ダイエット関連の情報を定期更新(2023/8/14)
1日3分24秒の運動を毎日行うと、全癌の発生率が17%低下するという報告がありましたので下記します。
「1日1時間散歩をしましょう」と言われても・・・毎日働いている方にとっては非常にハードルが高いんですよね。
そんな方に朗報かもしれません。高強度の短時間の身体活動でも癌の発症リスクを大幅に低下できるようです。

undou
「普段、運動をしていない」と申告した被験者2万2398例(平均年齢62歳)を対象として、平均追跡期間6.7年を調査したデータです。
高強度の運動として「負荷が高い家事、スーパーでの買い物袋の持ち運び、ウォーキング(速足)、体を動かすゲーム」などを例として挙げています。
調査の結果、上記の「高強度の運動」を1日に最小で3分24秒行うことで、行わない場合と比較して全癌発生率が17%減少することが示されました。
また、1日4分30秒の「高強度の運動」を取り入れることで、肺がんや胃がん、腎臓がん、膀胱がんなどの発生リスクを31%減少させることが示されました。
尚、1~2分程度の運動では効果がありませんでした。
筆者らは「運動が続かない(意欲がない)人たちにとって、短時間の運動を続けることで、癌を予防できることは有用かもしれない」とまとめています。
追記:2023年6月25日
インスリンが脳内でしっかり作用すると、代謝が改善し、空腹感が減少し、さらには認知機能までも改善する傾向があるのですが、脳内でのインスリンの効き目を良くするためには、しっかりと運動をしましょうという報告がありましたので下記します。
運動を取り入れると、脳内のインスリン感受性が改善し、代謝や認知力が向上する
被験者:21人(女性14人、男性7人、年齢範囲21~59歳、BMI範囲27.5~45.5kg/㎡)
脳内のインスリン受容体障害が生じると、認知、食事行動、代謝異常に影響があるという報告があります。
もう少し具体的に示しますと、中枢性にインスリンが作用すると、食欲が抑えられ、気分や記憶機能が改善します。また肝臓に蓄えられている糖を利用したり、膵臓からのインリン分泌を促したりと全身の食後代謝を管理しています。
過体重・座りがちな肥満によりインスリン感受性が低下している被験者21人が8週間の指導付き有酸素運動トレーニングを行うと、脳のインスリン作用がどの程度変化するかを調査したデータです。
結果
8週間の運動介入後、脳内のインスリンは線条体の一部(局所血流)の有意な増加を誘導しました。
インスリンの反応性は健常者と同程度まで改善が確認されました。
さらに、インスリン感受性の亢進はTMT B課題(注意力、記憶力、処理速度などの評価指標)を終えるまでの時間短縮が確認されました。
認知機能に関しての柔軟性が改善したことが評価されました。
また、脳下垂体における運藤誘発性インスリン反応が、空腹感の減少をもたらし、8週間の運動介入が空腹感を感じにくくすることをもたらしました。
代謝に関しては、骨格筋内のミトコンドリア結合呼吸能の増加を示し、脂肪酸-ピルビン酸駆動呼吸の変化と正の相関を示しました。
これにより、脳のインスリン反応性の改善は、内臓脂肪の減少をもたらすことが示唆されました。
以上のことから、過体重・肥満により座りがちな方は、8週間の運動をすることで脳のインスリン作用が回復し、脳内血流改善作用、認知機能改善、内臓脂肪減少、空腹感の減少が期待されることが示唆されました。
追記:2023年6月18日
日本人の男性と女性では、炭水化物の摂取量と死亡リスクに違いがあるという報告がありましたので下記します。
35歳~69歳の年齢範囲の日本人男性3万4893人、日本人女性4万6440人を対象として、炭水化物と脂質の摂取量と死亡リスクに関する調査が行われました。
男性群
炭水化物によるエネルギー摂取比率が50~55%群と比較して、40%未満の群では全死亡リスクが有意に高いことが報告されました。
ハザード比:1.59倍(1.19~2.12)
脂質によるエネルギー摂取比率が20~25%群と比較して、35%以上の群では癌による死亡リスクが高いことが示されました
ハザード比:1.79倍(1.11~2.90)
一方、女性では炭水化物によるエネルギー摂取比率が50~55%群と比較して、65%以上の群で全死亡リスクが高い傾向にあることが示唆されました。(有意差なしですが、リスク比は0.93~3.13と高めにシフトしています)
女性では脂質エネルギー比率と全死亡リスク、癌脂肪リスクに関しては逆相関の関係が報告されました。
結果としては、日本人の場合、男性は炭水化物によるエネルギー摂取はGOOD、女性では炭水化物の摂りすぎ(60%以上)は避けることを推奨するデータとなりました。
追記:2023年5月28日
日本人の平均カロリー摂取の内訳はタンパク質13.8%、脂肪32.5%、炭水化物53.7’と言われておりますが、健康寿命を延ばすためにはタンパク質が不足しているのではないか?と考えられています。そこで適切なタンパク質比率を検討するための実験が行われました。
マウスによる実験です。
健康維持のため食事中に含まれるタンパク質比率を5%~45%まで変動させた食事を2カ月間摂取したマウスの健康状態に関する報告がありましたので下記します。
1gの餌に含まれるカロリーおよび脂肪の量を一定にそろえたうえで、
タンパク質5%・炭水化物70%
タンパク質15%・炭水化物60%
タンパク質25%・炭水化物50%
タンパク質35%・炭水化物40%
タンパク質45%・炭水化物30%
という各比率の餌を2カ月間マウスに与え、その後の体重・食べたエサの量・肝臓中の中性脂肪・コレステロールの量や血糖値が調査されました。
注)1gの餌に含まれているカロリーは同じに設定されています
注)食べたいだけ食べることができる環境
マウスは6月齢の若年マウス(ヒトでいうところの20歳)と16月齢の中齢マウス(ヒトでいうところの40代後半)のマウスを用意して上記の餌を摂取させています。
結果
タンパク質5%摂取群では、若年マウス・中齢マウスともに骨格筋のタンパク質を分解して、不足しているタンパク質を補っていることが示されました(筋分解マーカー上昇しているため)。
一方、タンパク質45%摂取群では、若年マウス・中齢マウスともに血漿中の筋分解マーカーが低下し、筋肉の分解が抑制されていることが示されました。
また、タンパク質5%摂取群では若齢マウス・中齢マウスともに肝臓のトリグリセリドおよび総コレステロールが高値となっていました。中齢マウスでは特に肝臓トリグリセリドの値が上昇しており、低タンパク質誘発性脂肪症の様相を呈していました。
この要因としては食事中に含まれるタンパク質の量が少ないため、食事の摂取量を増やしてタンパク質を補った結果、炭水化物の摂りすぎにより中性脂肪が増加したことが示唆されます。
体重に関して、タンパク質5%摂取群では若齢・中齢ともに他群よりも体重は低値でした。
つまり、タンパク質の少ない食事を摂取すると、食事の量が多いわりに体重は低く、食べた分の中性脂肪が肝臓に蓄えられてるため脂肪肝となることが示されました。
タンパク質35%摂取群では若齢・中齢ともに中性脂肪の蓄積は確認されませんでした。
血糖値に関しては、タンパク質25%摂取群・35%摂取群において、若齢・中齢ともに低値をしめしました。
一方で、タンパク質45%摂取群では血糖値が高値をしめしました。この要因としては、食事中に含まれる炭水化物が30%と低すぎるために、体尚のタンパク質を分解して糖を合成している可能性が示唆されました。
血中のアミノ酸レベルを確認したデータによると、9種類の必須アミノ酸濃度に関しては、群間差は認められませんでしたが、11種類の非必須アミノ酸濃度に関しては、タンパク質5%摂取群で若齢・中齢ともに高値を示しました。
要因としては食事からのタンパク質摂取が不足しているために、体内で非必須アミノ酸を合成したためと考えられます。
さらに血液中の分岐鎖アミノ酸(BCAA)はタンパク質35%群・45%群で高値を示しました。分岐鎖アミノ酸は筋肉において重要なアミノ酸ですので予備力を高めていると考えられます。
上記のデータより筆者らは、若年・中年ともにタンパク質比率が25~35%となる食事バランスが最も健康的であるとまとめています。健康長寿に最適な三大栄養素バランスの検討を続けるとしています。
追記:2023年4月23日
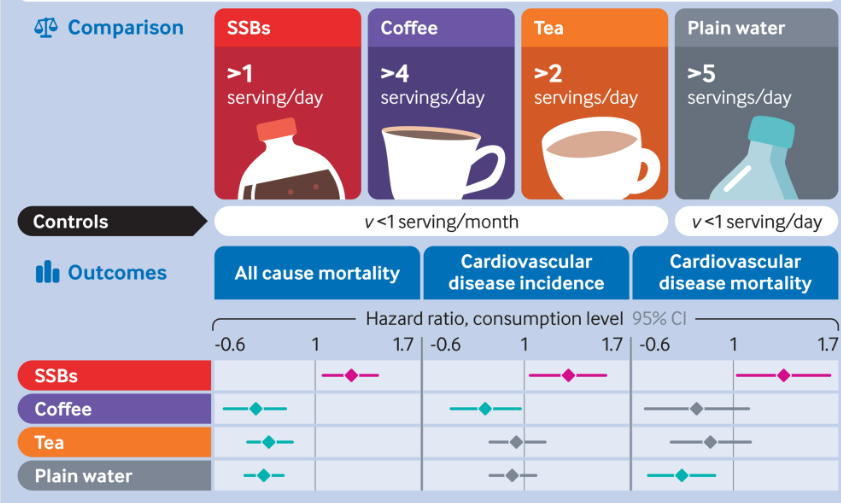
2型糖尿病の被験者に適した飲み物は何か?という報告がありましたので下記します。
砂糖入り飲料:コーラ、炭酸入り飲料、非炭酸飲料(レモネード、フルーツドリンク)
人工甘味料:低カロリーコーラ(ゼロキロカロリータイプ)
フルーツジュース:オレンジジュース、りんごジュース、グレープフルーツジュースなど
コーヒー:カフェイン入り、カフェインなし
紅茶
低脂肪牛乳(1.5%以下)
牛乳
普通の水
上記の飲料水について、2型糖尿病患者1万2771人を対象として、何をどの程度摂取した結果、どうなったかについて、平均18.5年間の追跡調査が行われました。
飲料の摂取量に関しては、2~4年に1度実施される食品摂取頻度調査の結果をもとに評価されました。
各飲料を好む人とその傾向は以下の通りです。
コーラ類を好む人:総エネルギー消費量が多い
ダイエットコーラ類をの好む人:糖尿病診断時にBMIがかった
コーヒーを好む人:喫煙と正の相関がある
低脂肪牛乳および水の摂取量が多い人:アスピリンや降圧剤、脂質低下剤を使用する率が高かった
2daiabete
平均18.5年間の追跡期間に、3447人の方が心血管疾患を発症し、7638人の方が亡くなりました。
コーラなどの砂糖入り飲料の摂取量が最も少ない群と比較すると、砂糖入り飲料の摂取量が最も多い群の死亡率は1.2倍でした。
一方で、特定の飲料の摂取量が多い場合、死亡率が低下することも報告されています。
コーヒー:死亡率0.74倍(26%低下)
紅茶:死亡率0.79倍(21%低下)
水:0.77倍(23%低下)
低脂肪牛乳:0.88倍(12%低下)
ゼロキロカロリーコーラ、フルーツジュース、牛乳に関しては、明確な関連性は示されませんでした。
コーラなどの砂糖入り飲料に関しては、1日1回飲む回数が増えるごとに、全死亡率が8%上昇することが示唆されました。
コーラなどの砂糖入り飲料を飲むのであれば、1日1杯までにした方がよいと感じました。
糖尿病と診断を受ける前後で、飲みの物摂取量を変えた場合についてみてみると
糖尿病の診断前から診断後にコーヒーの摂取量を増加させると死亡リスクが18%低下したことが報告されました。コーラからお茶に置き換えると死亡リスクは16%低下、普通の水に置き換えても16%低下することが示されました。
ダイエットコーラなどの人工甘味料からコーヒーやお茶、普通の水に置き換えた場合も、10%程度の死亡率の低下が報告されました。
まとめ
コーラなどの砂糖入り飲料の摂取量と死亡リスクは関連するのに対し、lコーヒー、水、低脂肪牛乳では死亡リスクと逆の相関を示すことが報告されました。
糖尿病と診断を受けた後にコーラからコーヒーへ置き換えることは死亡リスクの低下につながることが示唆されました。
ヨーロッパでの報告でも、砂糖入り飲料をコーヒーまたは紅茶250g/日に置き換えることで、2型糖尿病の発症リスクが21%程度低下することが報告されています。
以下に飲料水と糖尿病に関するリスク因子について記します。
・砂糖入り飲料の摂取と健康被害には正の関連が報告されており、液体状の果糖摂取が要因の可能性が示唆されています。
・果糖およびショ糖は体重増加、インスリン抵抗性および炎症の要因となりうる
・砂糖入り飲料摂取による液体カロリーは満腹感を低下させ、固形食品の消費を抑えない
・果汁は糖の含有比率が高いことに加え、果物を摂るよりも繊維やポリフェノールなどの摂取が低下する
・コーヒーに含まれるクロロゲン酸、メラノイジン、トリゴネリンなどが酸化ストレスや炎症を抑えている可能性がある
・お茶に含まれるカテキンはトリアシルグリセロールの生合成を調節し、膵臓のβ細胞を保護する効果が示唆される
1週間の運動時間と死亡リスクの関係について
週に2.5~10時間の運動を行うことで死亡リスクが30%減少するという報告がありましたので下記します。
データは米国人11万人を対象とし、30年間の追跡調査の結果をまとめたものです。
対象期間:1988~2018年
被験者:11万6221人(女性63%、白人96%、平均年齢66歳、平均BMI:26)
運動と死亡リスクの関係
1週間に75~149分の激しい運動を行った群は、行わなかった群と比較して死亡リスクが19%、心血管リスクが31%低下しました。
激しい運動を推奨量の2~4倍(1週間で150~299分)行った群では死亡リスクが21~23%、心血管リスクが27~33%低下しました。
1週間に150~224分の中等度の運動を行った群は、行わなかった群と比較して死亡リスクが20%低下、心血管リスクが22%低下しました。
1週間に225~299分の中程度の運動を行った群は、行わなかった群と比較して死亡リスクが21%低下、心血管リスクが25%低下しました。
中等度の運動を推奨量の2~4倍(1週間で300~599分)を行った群では死亡リスクが26~31%低下、心血管リスクが28~38Q%低下しました。
尚、4倍以上の激しい運動(1週間で300分以上)、または中等度の運動(1週間で600分以上)を行った群では、死亡リスクのさらなる低下は認められませんでした。
上記の結果より、1週間に150~300分の激しい運動、または300~600分の中程度の運動、または両者を組み合わせて運動を取り入れることが、死亡リスクの低下につながるとまとめています。
中等度の運動:ウォーキング、低強度の運動、重量挙げ、体操と定義しています。
激しい運動:ジョギング、ランニング、水泳、サイクリング、その他の有酸素運動と定義しています。
1週間に300~600分の運動を取り入れることが死亡リスクを下げる
[pc]
[/pc] [sp]
[/sp]
果糖(果物の甘味)は太りやすい?
肝臓にたまる脂肪量に関して、フルーツを食べることと、果汁入り飲料や甘味飲料を飲むことでどの程度違うのかという報告がありましたので下記します。
被験者:3981人、平均年齢:60±9歳、女性50%
年齢・性別・2型糖尿病・教育・喫煙有無・身体活動・総エネルギー・アルコール摂取・食事摂取量を調整したうえで、果糖摂取量と肝臓にたまる脂肪量に関して定量的関係を調査したデータです。
「果糖(フルクトース)は太りやすいかも」といった噂の信憑性を確かめるようなデータです。
結果
果物から取り入れられた果糖(フルクトース)と肝臓にたまる脂肪量との間には、関連性は確認されませんでした。
一方で、果汁や甘味飲料から摂取された果糖(フルクトース)と肝臓にたまる脂肪量との間には高い関連が示されました。
基準値と比較して果汁から摂取された果糖は肝臓内脂肪を1.04倍、甘味飲料から摂取された果糖は肝臓内脂肪を1.09倍高める可能性が示唆されました。
この結果は、2型糖尿病の患者においてより強い相関が確認されました。
果汁飲料および甘味飲料から摂取される果糖(フルクトース)は肝臓内の脂肪量と高い関連が確認されました。非アルコール性脂肪肝を予防するためにも、果汁飲料、甘味飲料の摂取量を減らすことが有益であると筆者らは述べています。
甘味飲料や果汁飲料は脂肪肝の要因です。フルーツ摂取には関連なし
長時間座っていると糖代謝に影響する。改善するには起立ではなくウォーキング
長時間座っている姿勢を続けると糖代謝の悪化をまねくだろうなぁというイメージは沸きます。
129人の被験者を対象として、6時間半の調査期間中
- ずっと座っている群
- 30分に1回、5分間の起立する群
- 30分に1回、5分間のウォーキングをする群
に分けて、インスリン値と血糖値が測定した比較試験が行われいました。
長時間座っていると糖代謝に影響する。改善するには起立ではなくウォーキング
結果
食後インスリン値
1)ずっと座っている群:69.9mU/L
2)30分に1回、5分間の起立する群:75.9mU/L(ずっと座っている群と有意差なし)
3)30分に1回、5分間のウォーキングをする群:56.4mU/L(ずっと座っている群より有意に低い)
食後血糖値
1)ずっと座っている群:5.9mmol/L
2)30分に1回、5分間の起立する群:5.9mmol/L (ずっと座っている群と有意差なし)
3)30分に1回、5分間のウォーキングをする群:5.6mmol/L(ずっと座っている群より有意に低い)
食後平均血糖値の低下する率は男性よりも女性の方が高く、BMIが低い群よりも高い群の方がより大きく低下したことが報告されました。
長時間の坐位は血糖上昇につながることは何度も報告されておりましたが、坐位からの立位(起立)だけでは、血糖値低下作用はなく、立ち上がって動くことが大切であるという報告は非常に前向きな報告に思います。
メトグルコで「便の中にブドウ糖を出す」作用が発見される
神戸大学の研究チームはメトグルコ(メトホルミン)に「便の中にブドウ糖を排泄させる」効果があることを報告しました。
PET-MRIという日本国内に9台しかない放射線装診断装置を用い、血液中のブドウ糖が大腸から便の中に出ていく(排泄される)過程を調べています。
メトホルミンを飲んでいる糖尿病患者と飲んでいない糖尿病患者における体内のブドウ糖の動きを調査したところ、メトホルミンを飲んでいる患者でブドウ糖が腸に集まることが確認されました。さらに、腸の中において「腸の壁」と「腸の中(便やその他の内容物)」にわけて調べたところ、小腸の肛門に近い部分(回腸)から先の部分では、メトホルミンを飲んでいる患者の体内では「腸の中(便やその他の内容物)」にブドウ糖がたくさん集まっていることが確認されました。
(一方、「腸の壁」へのブドウ糖の集まり方に関しては、メトホルミンを飲んでいる群、飲んでいない群で差はありませんでした)
この結果から、メトホルミンを飲むと、血液中のブドウ糖が、腸から便の中へ出ていくことを示しています。SGLT2阻害剤は1日当たり数十グラムのブドウ糖を尿中に排泄させますが、メトホルミンによって便の中に何グラムのブドウ糖が出ていくかについて、量的な評価はできないということです。
メトホルミンによる腸内細菌叢の変化も血糖を下げる作用と関係していると考えられています。ブドウ糖などの栄養素の変化は細菌の増殖に影響を及ぼすため、便にブドウ糖を出すことと腸内細菌叢の変化は関係している可能性があると筆者らは考えています。
[pc]
[/pc] [sp]
[/sp]
メトグルコ服用と体重増減について(2017年11月15日)
アメリカではメトグルコが過体重または肥満患者さんへ肥満改善を目的として処方されるケースがあります。また2型糖尿病患者さんへは高血糖改善を目的として処方されています。今回は健常人または2型糖尿病患者さんへメトグルコが処方された際の体重変化に着目してみます。
肥満非糖尿病患者の集団を対象としてメトグルコ(850mg)を6か月間投与した時の効果を確認したデータでは、ある程度体重減少、体重減少傾向が認められたと報告しているデータはいくつかあります。
しかし、メトグルコによる体重減少効果を報告している複数のデータについて対照比較試験との解析を行った結果、体重に対する作用は体重コントロールそのものを目的とした治療に用いるほど大きくはないと結論づけられています。
つまりメトグルコを服用しているというプラセボ効果なのか、メトグルコの腸管ブドウ糖嫌気性代謝作用、末梢での糖利用亢進作用などの働きのためかは不明ですが、メトグルコ服用により明確な体重減少効果は期待するほどでもないことが示唆されました。
2型糖尿病患者さんにおけるメトグルコと体重
2型糖尿病患者さんに処方される薬の中では、SU剤(アマリール、オイグルコン、グリミクロン)、インスリン製剤の働きは血中のブドウ糖を細胞内に取り込む効果を促進することで血糖値(血液中のブドウ糖量)を減少させることを目的として投与されます。つまりブドウ糖を体が蓄えるため体重増加はやむをえません。
平均年齢79歳の糖尿病患者さんを対照としてメトグルコとSU剤による体重増減を比較したデータではメトグルコ群では体重が平均2kg減少したのに対し、SU剤では1.6kg増加したとういデータがあります。報告されているデータの平均ではメトグルコ単剤服用群とSU剤単剤服用群での平均体重差は平均4kgであり、メトグルコ単剤の患者さん群で体重減少が示されています。
メトグルコと食事療法
2型糖尿病患者さんを対象としてメトグルコ単剤服用群と食事療法群とにわけて10年にわたり体重増減を確認したデータでは、この2群間に体重変動の差はみられなかった(2年間で2kg程度の増量)。つまりメトグルコ服用と食事療法は、いずれも体重変動に関して他の糖尿病治療薬よりも体重増加作用は少なく、治療をつづけることができることが明らかとなっています。
まとめ
メトグルコ単剤服用による体重減少効果(ダイエット効果)については、それを証明するデータはありません。あくまで体重減少に寄与する可能性がある程度にとどまりました。
一方、2型糖尿病患者さんに関しては、他の糖尿病薬では体重増加がやむを得ないのに対し、メトグルコでは体重減少効果がみとめられました。糖尿病治療は長きにわたり治療が続きますのでメトグルコによる体重管理は重要であると思われます。


コメント