正常眼圧緑内障の恐怖と治療薬を徹底解説:点眼薬の働きについて
皆さんは「緑内障」と聞いてどのようなイメージを持ちますか?「眼圧が高くなって失明する病気」というイメージが一般的かもしれませんが、実は日本人の緑内障患者の中には、眼圧が統計的な正常範囲内に収まっている「正常眼圧緑内障(NTG)」の方も一定数いるんですね。
「眼圧が正常なら安心」というわけではありません。自覚症状がないまま進行し、気づいたときには視野の半分が欠けていた、ということも少なくない非常に恐ろしい病気です。今回は、日本緑内障学会の最新ガイドライン(第5版)に基づき、正常眼圧緑内障の初期症状や進行、そして治療の要となる点眼薬の仕組みについて徹底的に解説します。
1. 正常眼圧緑内障とは? 日本人に最も多い「静かなる視力泥棒」
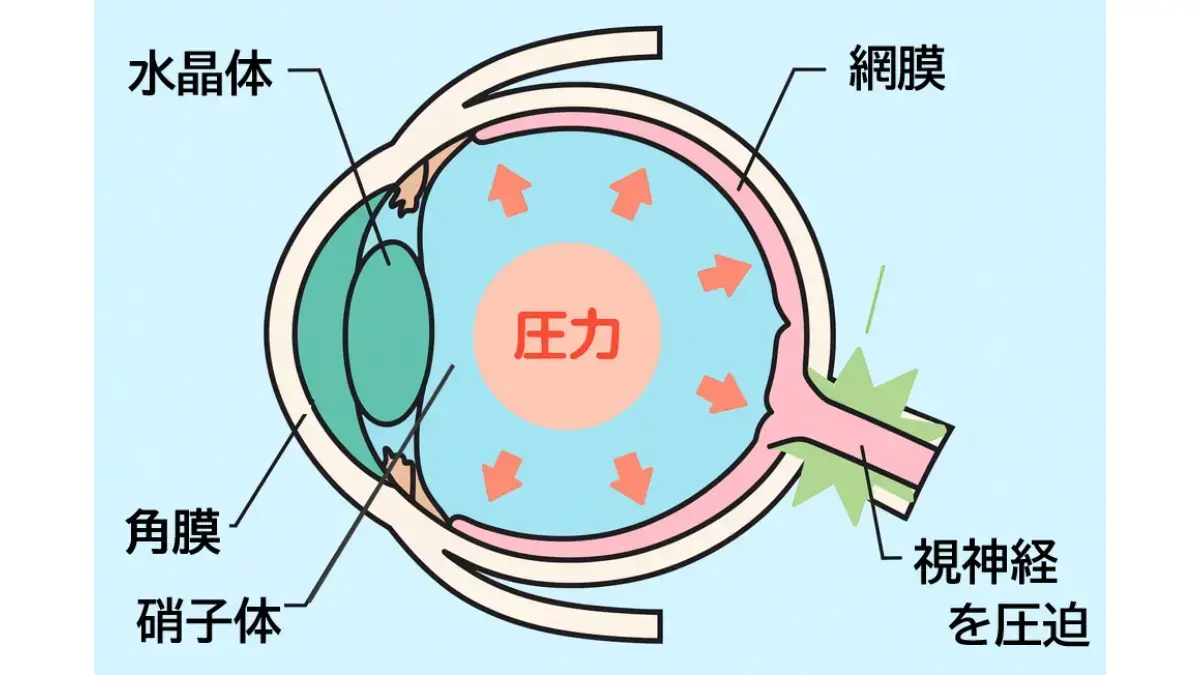
緑内障は、目から脳へ情報を送る「視神経」が障害され、視野(見える範囲)が少しずつ欠けていく病気です。通常、目の硬さである「眼圧」が高くなることが原因とされますが、日本人を対象とした大規模な疫学調査(多治見研究)では、緑内障患者の約70%以上が眼圧21mmHg以下の「正常眼圧緑内障」であることが明らかになりました。
日本人における有病率
多治見研究のデータによると、40歳以上の日本人における緑内障の有病率は5.0%。そのうち、正常眼圧緑内障(広義の原発開放隅角緑内障に含まれる)の割合は、全体の中で非常に高い数値を示しています。具体的には、正常眼圧緑内障単体での有病率は約3.6%にのぼり、30人〜40人に1人はこの病気を抱えている計算になります。
なぜ眼圧が正常なのに神経が傷つくのか?
「正常」といっても、それはあくまで統計上の平均値(10〜21mmHg)に収まっているというだけです。その人の視神経にとって、その「正常な眼圧」さえも負担になっている状態が正常眼圧緑内障です。原因としては、視神経自体の脆弱性、血流障害、近視による眼球の変形などが関与していると考えられています。
2. 正常眼圧緑内障の症状と進行:なぜ自覚できないのか
正常眼圧緑内障の最大の特徴は、「初期には全く自覚症状がない」という点です。
初期症状と自覚症状の欠如
緑内障の視野欠損は、多くの場合、中心から少し外れた部分から始まります。人間の目は両目で補い合う機能があり、また脳が欠けた部分を無意識に補完してしまうため、初期から中期にかけては本人が異常に気づくことはまずありません。
ガイドラインでも、「緑内障の初期には、視野検査で異常が検出された場合であっても、視野異常が自覚されないことが多い」と明記されています。
進行のスピード
一般的に正常眼圧緑内障の進行は緩やかです。しかし、放置すれば確実に進行し、最終的には失明に至る可能性があります。進行のサインとしては以下のようなものがあります。
-
霧視(むし): 目がかすんで見える。
-
虹視症(こうししょう): 電灯の周りに虹のような輪が見える。
-
視野欠損: 中期以降、ふとした瞬間に「見えない部分がある」と気づく。
「目が疲れやすい」「眼鏡の度数が合わなくなった」といった些細な違和感で眼科を受診し、偶然発見されるケースがほとんどです。
3. 治療の原則:眼圧を「さらに下げる」ことが唯一の解決策
正常眼圧緑内障の治療において、現在エビデンス(科学的根拠)に基づいた唯一確実な方法は、「眼圧を下げること」です。
たとえ元々の眼圧が正常範囲内であっても、そこからさらに下げることで、視神経の障害が進行するリスクを大幅に減らすことができます。米国の臨床研究(CNTGS)では、無治療時の眼圧から30%以上の眼圧下降を達成したグループは、何もしなかったグループに比べて、視野障害の進行が有意に抑制された(1Bレベルの証拠)というデータがあります。
4. 徹底比較! 緑内障治療薬(点眼薬)の仕組みと効果
正常眼圧緑内障の治療は、毎日の点眼が基本です。点眼薬には多くの種類があり、それぞれ異なるメカニズムで眼圧を下げます。
① プロスタノイドFP受容体作動薬(第一選択薬)
現在、最も効果が高く、安全性にも優れているため、第一選択薬として広く使われています。
-
成分名(商品名):
-
ラタノプロスト(キサラタン)
-
トラボプロスト(トラバタンズ)
-
タフルプロスト(タプロス)
-
ビマトプロスト(ルミガン)
-
-
薬理作用:
目の表面にある「FP受容体」に作用します。目の中には「房水(ぼうすい)」という液体が循環しており、この液体の排出が滞ると眼圧が上がります。この薬は、副流路(ぶどう膜強膜流出路)という排水溝を広げることで、房水の排出を促進します。 -
用法・用量: 1日1回点眼(夜が一般的)。
-
効能・効果: 強力な眼圧下降効果があり、24時間安定して効きます。
-
作用時間: 点眼後約8〜12時間で最大効果を発揮し、24時間持続します。
-
開発の経緯: 従来の薬は1日2〜3回の点眼が必要で、心臓や肺への副作用もありましたが、これらは1日1回で済み、全身への影響が少ない画期的な薬として登場しました。
- 点眼後は目の周りを拭くか、洗顔すること
② プロスタノイドEP2受容体選択性作動薬
FP受容体作動薬が効きにくい患者さんや、副作用で使えない場合の新しい選択肢です。
-
成分名(商品名): オミデネパグ イソプロピル(エイベリス)
-
薬理作用:
「EP2受容体」という別のスイッチに作用します。従来のFP受容体作動薬とは異なる仕組みで、房水の排出ルート(線維柱帯流出路とぶどう膜強膜流出路の両方)をダブルで活性化させます。 -
用法・用量: 1日1回点眼。
-
効能・効果: ラタノプロストに対して「非劣性(同等以上の効果)」であることが臨床試験(AYAME試験)で証明されています。
-
開発の経緯: 既存のプロスタグランジン製剤特有の「まぶたが黒ずむ」「まつ毛が伸びる」といった見た目の変化(PAP)が少ない薬を求めて開発されました。
③ 交感神経β受容体遮断薬
歴史が長く、安定した効果を持つ薬です。
-
成分名(商品名): チモロールマレイン酸塩(チモプトール)など
-
薬理作用:
「β受容体」をブロックすることで、蛇口を閉めるように、目の中での「房水」の産生そのものを抑制します。 -
用法・用量: 1日2回(または1日1回)点眼。
-
効能・効果: 房水の産生を抑えることで着実に眼圧を下げますが、夜間の眼圧下降効果はFP受容体作動薬に比べてやや劣るとされます。
-
作用時間: 点眼後1〜2時間で効き始め、約12時間持続します。
④ 交感神経α2受容体作動薬(視神経保護への期待)
正常眼圧緑内障において、特に注目されている薬です。
-
成分名(商品名): ブリモニジン酒石酸塩(アイファガン)
-
薬理作用:
房水を作るのを抑える効果と、排出を促す効果の両方を持ちます。さらに、眼圧下降とは別に「視神経保護作用」がある可能性が示唆されています。 -
用法・用量: 1日2回点眼。
-
臨床データ: LoGTSという研究では、チモロールと同程度の眼圧下降でありながら、視野障害の進行抑制についてはブリモニジンの方が優れていたという結果が出ています。
-
開発の経緯: 単に眼圧を下げるだけでなく、傷ついた神経を直接守る薬(神経保護薬)への期待から広く使われるようになりました。
⑤ Rhoキナーゼ阻害薬(日本発の薬)
世界に先駆けて日本で承認された、全く新しいメカニズムの薬です。
-
成分名(商品名): リパスジル塩酸塩水和物(グラナテック)
-
薬理作用:
「線維柱帯」という房水のメイン排水溝を構成する細胞の骨格を緩めることで、直接的に排水をスムーズにします。 -
用法・用量: 1日2回点眼。
-
開発の経緯: 他の薬で十分に眼圧が下がらない場合の追加薬として開発されました。他の点眼薬と併用することで、相乗効果が期待できます。

5. 知っておくべき点眼薬の副作用
薬には必ず副作用があります。緑内障の点眼治療は一生続くことが多いため、副作用を正しく理解し、医師と相談することが大切です。
局所的な副作用(目とその周囲)
-
充血: 特にリパスジル(グラナテック)は点眼直後に強い充血が出ますが、通常は数時間で引きます。
-
まぶたの着色・くぼみ(PAP): FP受容体作動薬(キサラタン、ルミガンなど)を長期間使うと、まぶたが黒ずんだり、目の周りの脂肪が減って目がくぼんだりすることがあります。
-
まつ毛の伸展: まつ毛が長く、太くなることがあります。
-
角膜上皮障害: 目がゴロゴロする、しみるなどの症状が出ることがあります。
全身的な副作用(体への影響)
-
喘息の悪化・徐脈: β遮断薬(チモプトールなど)は、心臓や呼吸器に影響を与えるため、喘息や心疾患がある方は使用できません。
-
眠気・めまい: α2作動薬(アイファガン)などで稀に見られます。
6. まとめ:早期発見と「点眼アドヒアランス」が未来の視界を守る
正常眼圧緑内障は、自覚症状がないまま進行する「静かなる視力泥棒」です。しかし、早期に発見し、適切な治療を継続すれば、一生涯にわたって視機能を維持することは十分に可能です。
大切なポイント:
-
40歳を過ぎたら一度は眼底検査・視野検査を: 健康診断の「眼圧検査」だけでは正常眼圧緑内障は見つかりません。
-
点眼を忘れない(アドヒアランスの維持): 緑内障治療は、本人の自覚がない中で点眼を続ける根気が必要です。ガイドラインでも、アドヒアランス(治療の遵守)の良し悪しが進行に直結すると強調されています。
-
正しい点眼方法を身につける: 点眼後は1〜5分ほど目頭を軽く押さえ、薬が全身に回るのを防ぎ、目の中に留まるようにしましょう。