なぜインスリン注射で部位が硬くなる?成長因子の側面と正しい打ち方を解説
糖尿病治療において、インスリン注射は血糖値をコントロールするための極めて重要な手段です。しかし、長期間注射を続けている方の中には、「最近、お腹の決まった場所が硬くなってきた」「皮膚の下にシコリのようなものがある」と感じている方も少なくありません。
この現象は、専門用語で「リポハイパートロフィー(脂肪肥大)」と呼ばれます。なぜ、ただの液体であるはずのインスリンを打つことで、皮膚が硬く盛り上がってしまうのでしょうか?実はそこには、インスリンが持つ「血糖値を下げる」という役割以外の、「細胞を成長させる」という意外な側面が深く関わっています。
本記事では、インスリンという薬の基本的な役割から、なぜ注射部位が硬くなるのかというメカニズム、そしてそれを防ぐための具体的な対処法までをご説明いたします。
1. インスリン注射の役割と薬理作用の基本
まずは、インスリンというホルモンが体の中でどのような働きをしているのか、そしてなぜ注射が必要なのかについて整理しましょう。
インスリンの適応症
インスリン注射は、主に「糖尿病」の患者さんに用いられます。糖尿病は、血液中の糖分(血糖値)が慢性的に高くなってしまう病気です。
-
1型糖尿病:膵臓からインスリンがほとんど出なくなるため、生涯にわたるインスリン補充が不可欠です。
-
2型糖尿病:生活習慣や遺伝的要因により、インスリンの出が悪くなったり、効きが悪くなったり(インスリン抵抗性)します。飲み薬や食事療法で改善しない場合にインスリンが使われます。
-
妊娠糖尿病:お腹の赤ちゃんへの影響を考え、飲み薬ではなく、より安全性の高いインスリン注射が選ばれることが一般的です。
インスリンの薬理作用:血糖値を下げる仕組み
インスリンは、膵臓から分泌されるホルモンで、体の中で唯一「血糖値を下げる」働きを持っています。その仕組みは、よく「鍵と鍵穴」に例えられます。
-
細胞のドアを開ける:血液中のブドウ糖が細胞の中に入ってエネルギーとして使われるためには、細胞の表面にある「インスリン受容体」というドアに、インスリンという「鍵」が差し込まれる必要があります。
-
エネルギーの貯蔵:余ったブドウ糖を「グリコーゲン」という形に変えて肝臓や筋肉に蓄えたり、中性脂肪に変えて脂肪細胞に蓄えたりする指示を出します。
-
糖を作るのを止める:肝臓が新しく糖を作る(糖新生)のを抑え、血液中に糖が溢れ出さないように調整します。
このように、インスリンは単に糖を消す魔法の薬ではなく、体の各組織に「糖を取り込んで活用しなさい」という命令を出す司令塔なのです。
2. なぜ注射部位が硬くなるのか?リポハイパートロフィーのメカニズム
さて、ここからが本題です。インスリンを打ち続けていると、なぜ注射した場所が硬くなってしまうのでしょうか。これには、インスリンが持つ「成長因子(グロースファクター)」としての側面が大きく関わっています。
インスリンは「合成」を促すホルモンである
インスリンは「同化ホルモン」と呼ばれます。「同化」とは、バラバラの材料を組み立てて、体を作る組織(筋肉や脂肪など)に変えることです。
インスリンは、単にエネルギーを細胞に入れるだけでなく、タンパク質の合成を促進したり、脂肪を蓄積させたりする強力な作用を持っています。つまり、インスリンがかかった場所は「成長しなさい」「蓄えなさい」という強い刺激を常に受けることになるのです。
成長因子としての側面:細胞を増やす力
私たちの体には「成長因子」と呼ばれる、細胞の増殖や分裂を促す物質が存在します。インスリンは、これらと構造が非常によく似ています。特に「IGF-1(インスリン様成長因子1)」という物質と形が似ており、インスリンを高濃度で注射し続けると、脂肪細胞に対して「どんどん増殖して、サイズを大きくせよ」という信号を送り続けてしまいます。
これが注射部位で起こると、以下の現象が連鎖します。
-
脂肪細胞の肥大(ハイパートロフィー):一つひとつの脂肪細胞がパンパンに膨らみます。
-
脂肪細胞の増殖(ハイプラジア):細胞の数自体が増えていきます。
-
線維化:繰り返される注射による微細なダメージを修復しようとして、コラーゲンなどの繊維成分が増え、組織が硬くなります。
これが、注射部位に「リポハイパートロフィー(脂肪肥大)」、いわゆる硬いシコリができる正体です。
なぜ「同じ場所」に打つと悪化するのか
インスリン注射を行う際、無意識のうちに「打ちやすい場所」「痛くない場所」を選んで、いつも同じ範囲に打ってしまうことがあります。
局所的に高い濃度のインスリンが何度も留まることで、そのエリアの細胞だけが過剰に成長し続けてしまいます。さらに、一度硬くなった場所は神経が鈍くなるため、注射の痛みを感じにくくなります。「痛くないからまたここに打とう」という悪循環が、シコリをさらに大きく、硬く育ててしまうのです。

3. シコリができることの本当の恐ろしさ:血糖値の乱高下
「少し皮膚が硬くなるくらい、見た目を気にしなければ大丈夫だろう」と考える方もいるかもしれません。しかし、リポハイパートロフィーの本当の問題は見た目ではなく「インスリンの効き方が予測不能になること」にあります。
吸収が遅れる、あるいは不安定になる
硬くなった部位(シコリ)は、正常な皮膚組織に比べて血液の流れが悪くなっています。インスリンは毛細血管を通じて全身に運ばれるため、血流の悪いシコリの中に注射されたインスリンは、うまく吸収されません。
-
効きすぎるリスク:吸収が極端に遅れた後、何かの拍子(入浴や運動で血流が良くなった時など)に、溜まっていたインスリンが一気に吸収され、重い低血糖を引き起こすことがあります。
-
効かないリスク:本来必要な量が吸収されず、血糖値が高いまま下がらない状態が続きます。
医師は患者さんの血糖値を見てインスリンの量を調整しますが、もし「シコリに打っているために効いていないだけ」だった場合、本当は足りているはずのインスリン量をさらに増やしてしまうことになります。これが原因で、原因不明の血糖値の乱高下(不安定糖尿病)を招くことが非常に多いのです。
4. リポハイパートロフィーを防ぐための4つの対処法
一度できてしまったシコリは、数ヶ月から数年、注射を避けることで徐々に柔らかくなることもありますが、完全に消えるには時間がかかります。まずは「作らせないこと」、そして「今あるものを悪化させないこと」が重要です。
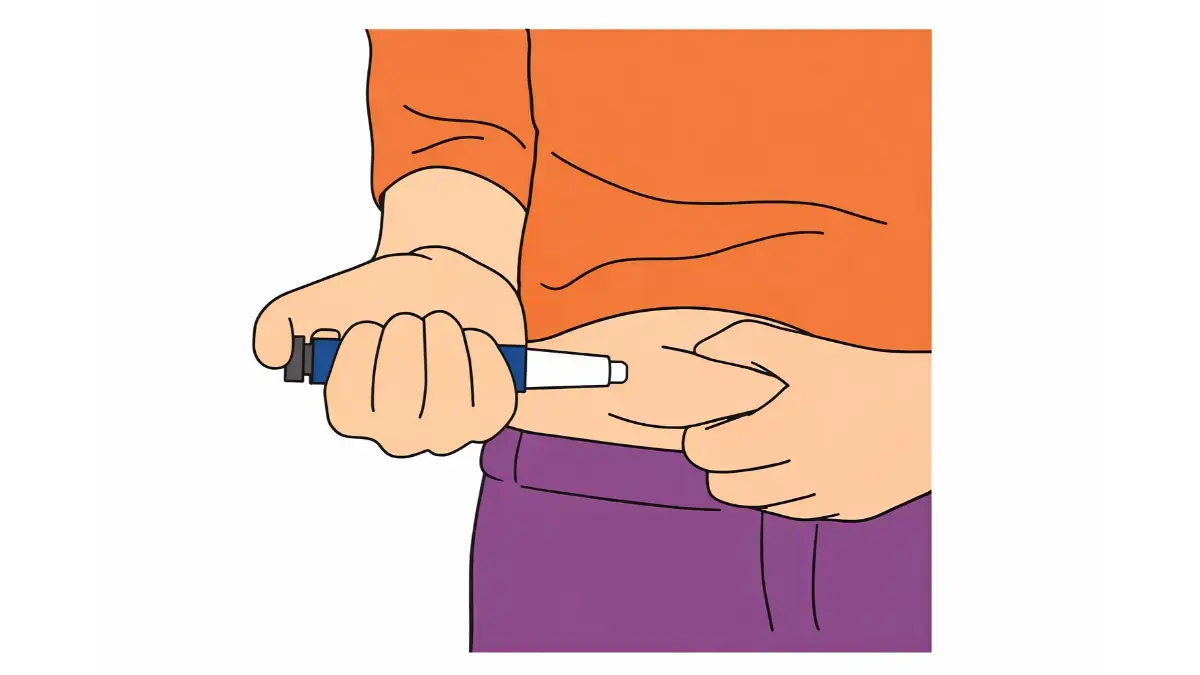
① 「ローテーション」を徹底する(部位の交代)
最も効果的で基本的な対策は、注射部位を毎回ずらす「ローテーション」です。
-
2cm以上離す:前回の注射場所から、指2本分(約2cm)以上離して打ちます。
-
地図を描くイメージ:お腹を時計の文字盤に見立てたり、格子状に区切ったりして、1周するのに2週間以上かかるように広範囲を使いましょう。
-
左右を使い分ける:今週は右側、来週は左側といった具合に、大きく場所を変えるのも有効です。
② 注射針は毎回必ず交換する
「自分しか使わないから」「もったいないから」という理由で、針を再利用していませんか?
現代の注射針は非常に細く、一度刺しただけで先端が目に見えないレベルで曲がってしまいます(釣り針の返しのようになります)。
曲がった針を抜くとき、組織を微細に引き裂き、それが炎症や組織の硬化(線維化)を招きます。常に新しい鋭利な針を使うことが、皮膚へのダメージを最小限に抑える秘訣です。
③ 定期的に自分の皮膚を「触って」チェックする
目で見るだけではシコリに気づかないことが多いです。
-
入浴時などに、注射部位を指先で円を描くように優しく押してみてください。
-
正常な場所よりも「硬い」「盛り上がっている」「ゴムのような弾力がある」と感じたら、そこはリポハイパートロフィーの可能性があります。
-
もしシコリを見つけたら、主治医や看護師に報告し、その場所への注射を少なくとも数ヶ月は控えましょう。
④ 適切な針の長さを選ぶ
脂肪層が薄い方が長い針を使ったり、強く押し付けすぎたりすると、脂肪層の下にある筋肉層にまでインスリンが届いてしまうことがあります。筋肉への注射は吸収が早すぎて低血糖の原因になるほか、組織の損傷を招きます。現在は4mm程度の短い針が推奨されることが多いですが、自分に合った針の長さや打ち方を定期的に医療機関で確認してもらいましょう。
5. インスリン注射で起こりうるその他の副作用
リポハイパートロフィー以外にも、インスリン治療において知っておくべき副作用がいくつかあります。まとめの前にこれらを確認しておきましょう。
低血糖(最も注意すべき副作用)
インスリンが効きすぎて血糖値が下がりすぎてしまう状態です。
-
症状:冷や汗、動悸、手の震え、強い空腹感、意識が朦朧とする。
-
対策:常にブドウ糖や砂糖入りのジュースを携帯し、おかしいと感じたらすぐに摂取します。
体重増加
インスリンの「同化作用(蓄える働き)」により、今まで尿として排出されていた糖がエネルギーとして体に蓄えられるようになるため、体重が増えやすくなります。
-
対策:食事療法と運動療法を並行し、インスリンの量を必要最小限に抑える努力が必要です。
インスリン浮腫
治療を開始した直後などに、一時的に足などがむくむことがあります。これはインスリンが腎臓でナトリウム(塩分)を再吸収する働きを強めるために起こります。
-
対策:多くの場合、体が慣れるにつれて自然に改善しますが、ひどい場合は医師に相談してください。
アレルギー反応
注射部位の赤みや痒み、稀に全身性のじんましんが出ることがあります。
-
対策:インスリン製剤の種類を変更することで解決することが多いです。
まとめ:正しい知識が健康な皮膚と安定した血糖値を作る
インスリンは、糖尿病患者さんにとって不足している「命の鍵」を補う素晴らしいお薬です。しかし、その強力な「成長を促す力」ゆえに、同じ場所に打ち続けると皮膚が硬くなるリポハイパートロフィーを引き起こしてしまいます。
注射部位が硬くなると、痛みがなくなる代わりにインスリンの吸収が不安定になり、結果として血糖値のコントロールが難しくなります。せっかく毎日頑張って注射をしていても、これでは効果が半減してしまいます。
大切なポイントをもう一度おさらいしましょう。
-
インスリンは細胞を成長させる「同化ホルモン」である。
-
同じ場所に打つと、その成長作用で脂肪細胞が肥大・増殖して硬くなる。
-
対策の基本は「2cm以上のローテーション」と「針の毎回交換」。
-
自分の肌を触ってチェックし、硬い場所には絶対に打たない。
日々の自己管理は大変なことですが、正しい打ち方を身につけることは、将来の合併症を防ぐための第一歩です。もし自分の打ち方に不安があったり、すでに硬い場所を見つけたりした場合は、遠慮なく主治医や糖尿病療養指導士、薬剤師に相談してください。
あなたの皮膚を守ることは、あなたの血糖値を守ることに直結しています。今日から、新しい場所へ、新しい針で、丁寧な1回を積み重ねていきましょう。